摘要: 目的 调查电离辐射对心血管内科医务人员甲状腺功能的可能影响。方法 以 46 例暴露于电离辐射的心血管 内科医务人员为调查对象。收集调查对象人口学特征,采用化学发光法检测血清游离三碘甲状酪氨酸(freetriiodo- thyronine,fT3)、游离四碘甲状酪氨酸(free thyroxine,fT4)、促甲状腺激(thyroid-stimulating hormone,TSH)水平,采 用热释光个人剂量计测定 2019 年辐射个人剂量当量 [Hp(10)] 及 2015—2019 年 5 年累计 Hp(10)剂量。采用精准lo- gistic 回归模型评价甲状腺功能改变与年龄、性别、既往甲状腺疾病病史、甲状腺疾病家族史、工作岗位、工作年限、既 往辐射暴露史等人口学特征的关联。结果 调查对象亚临床甲状腺功能减退症(血清 TSH 水平升高,但 fT3 和 fT4 水 平无变化)发生率为 6.5%。2019 年,调查对象 Hp (10)剂量为 0~4.5 mSv,平均剂量(0.2 ± 0.7) mSv,中位剂量 0 mSv; 2015—2019 年 5 年累计 Hp (10)剂量为 0~11.6 mSv,平均剂量(0.8 ± 2.3) mSv,中位剂量 0 mSv。精准 logistic 回归分 析显示,调查对象甲状腺功能异常与年龄、性别、甲状腺疾病家族史、既往甲状腺疾病病史、工作岗位、工作年限、既 往辐射暴露史等人口学特征均无统计学关联(P 均>0.05)。结论 长期暴露于低剂量电离辐射可能增加心血管内科医 务人员亚临床甲状腺功能减退症发生风险。
电离辐射已成为临床上使用最广泛的技术之一, 已广泛用于疾病放射诊断、放射性药物和肿瘤放射治 疗[ 1]。既往研究表明,心血管内科、介入性放射科、消 化内科、影像科医务人员因接触 X-射线、CT 等面临 电离辐射暴露风险[2-3] 。1986—2000 年,中国医用辐 射工作者年均有效辐射剂量 < 3 mSv,未发现有医用 辐射工作者某一年医用辐射暴露剂量 > 50 mSv 或 5 年 > 100 mSv[4]。日本的一项为期 10 年研究发现, 某一大型医学中心 2 418 名医务工作者中 2% 辐射剂 量 > 2 mSv[5]。对 1995—2019 年英国国民医疗服务系 统一所教学医院开展 25 年前瞻性研究显示,电离辐 射仍然是医务工作者面临的职业暴露风险之一,总体 暴露风险呈下降趋势,但影像科医生、外科医生和麻 醉师眼部辐射剂量呈显著上升趋势[6]。2010 年,茂名 市 2 298 个热释光元件中,23 个辐射剂量检测值 > 5 mSv、15 个 > 15 mSv、12 个 > 20 mSv;576 名放射 工作者中,12 人年有效辐射剂量超标 > 20 mSv[7]。李 贞等[8] 对 530 名医用电离辐射工作者进行辐射剂量 检测,发现人均年辐射剂量为 1.47 mSv。
既往研究显示,电离辐射可对人体造成 DNA 损 伤、癌症、不育、电磁波过敏症等广泛损伤,导致皮肤 烧伤、掉发、出生缺陷、癌症甚至死亡发生[9]。甲状腺 组织对辐射高度敏感[ 10],既往研究主要集中在辐射暴 露引发甲状腺癌潜在发生风险[ 11- 13]。本研究旨在评价 电离辐射对心血管内科医务人员甲状腺功能的影响, 从而为心血管内科医务人员辐射防护提供借鉴。
1.1 调查对象 采用回顾性调查方法,对 46 例暴露 于电离辐射( 工作场所可能产生年有效辐射剂量 >6 mSv)的心血管内科医务人员进行调查。所有调查 对象均在医院健康体检部接受定期体检,且接受个人 辐射剂量测定,排除孕妇或临床、实验室检查资料不 全者。收集调查对象年龄、性别、工作岗位、工作年 限、既往辐射暴露史等人口学特征。本研究获得医院 伦理审查委员会批准,全部调查对象对研究内容知情 同意。
1.2 甲状腺功能测定 收集调查对象空腹静脉血, 离心收集血清,采用化学发光法检测血清游离三碘甲 状酪氨酸(free triiodothyronine,fT3)、游离四碘甲状 酪氨酸(free thyroxine,fT4)、促甲状腺激素(thyroid- stimulating hormone,TSH)水平[ 14]。
1.3 电离辐射水平测定 调查对象暴露于电离辐射的最大风险来源于 X-射线或 γ-射线的外部辐射。采 用热释光个人剂量计测定 2019 年辐射个人剂量当 量 [Hp (10)] 及 2015—2019 年 5 年累计 Hp (10)。
1.4 统计分析 全部数据应用 Stata 11.0 软件建立数 据库和统计学分析。计量资料采用均数 ± 标准差表 示,计数资料采用率或百分比描述。采用精准 logist- ic 回归模型评价甲状腺功能改变与年龄、性别、既往 甲状腺疾病病史、甲状腺疾病家族史、工作岗位、工 作年限既往辐射暴露史等人口学特征的关联,统计比 值比( odds ratio,OR)及其 95% 可信区间(confidential interval,CI)。P < 0.05 为差异有统计学意义。
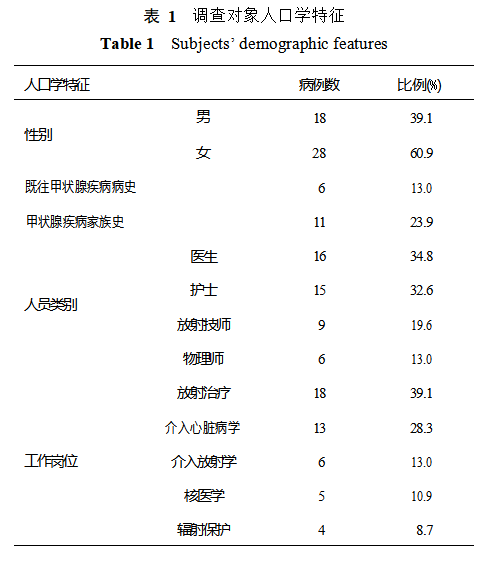
2.1 调查对象基本特征 46 例调查对象中,男性18 例、女性 28 例;年龄 23~57 岁,平均(43.2 ± 9.4) 岁;工作年限 1~24 年,中位年限 8 年;绝大多数调 查对象从事放射相关工作( 表1)。
2.2 调查对象甲状腺功能变化 46 例调查对象中,3 例 ( 6.5%) 出 现 甲 状 腺 功 能 改 变,其 平 均 血 清 TSH 值为(9.6 ± 3.5) mIU/L,显著高于正常值;但血 清 fT3 和 fT4 水平未见异常变化。46 例调查对象中,6 例(13.0%)有既往甲状腺疾病病史,其中 3 例为原 发性甲状腺功能减退症,但 6 例入组时均无血清 TSH、fT3、fT4 水平异常改变;11 例有甲状腺疾病家 族史(23.9%)(表1)。
2.3 调查对象电离辐射水平 2019 年,46 例调查对 象 Hp ( 10) 剂 量 为 0~ 4.5 mSv,平 均 剂 量 ( 0.2 ± 0.7) mSv,中位剂量 0 mSv。2015—2019 年调查对象5 年 累 计 Hp ( 10) 剂 量 为 0~ 11.6 mSv,平 均 剂 量(0.8± 2.3) mSv,中位剂量 0 mSv。3 例出现甲状腺功 能改变的调查对象中,女性 1 例、男性 2 例,1 例为工 作于核医学岗位的放射技师、1 例为工作于放射治疗岗位的护士、1 例为工作于血管外科的物理师,其2019 年 Hp ( 10)剂量分别为 0、0.9、4.5 mSv,2015 —2019 年 5 年 累 计 Hp ( 10) 剂 量 分 别 为 4.5、8.6、11.6 mSv。
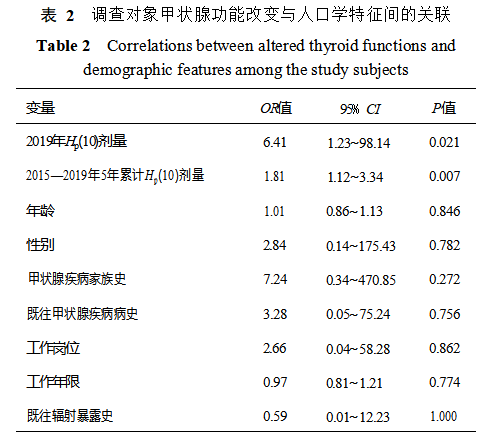
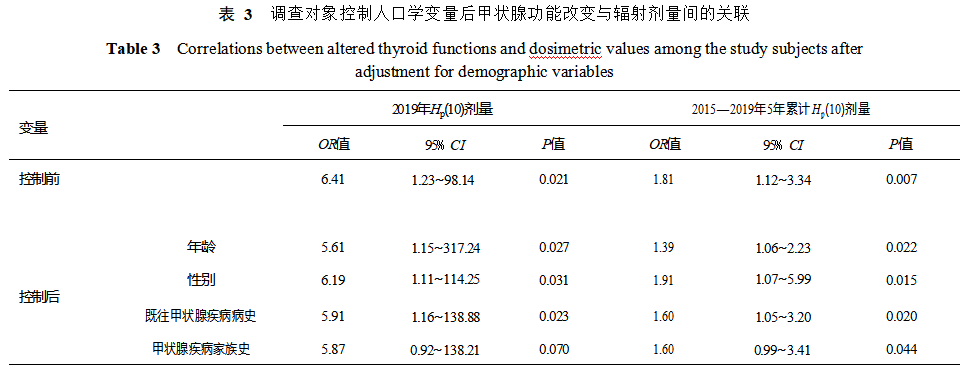
2.4 调查对象甲状腺功能改变与人口学特征的关 联 精准 logistic 回归分析显示,调查对象 2019 年 Hp ( 10) 剂 量 ( OR = 6.35,95% CI:1.21~ 98.23,P = 0.021)和 2015—2019 年 5 年累计 Hp (10)剂量与甲状 腺 功 能 改 变 有 统 计 学 关 联 ( OR = 1.72,95% CI: 1.12~3.53,P = 0.007)(表2)。控制年龄、性别、既往 甲状腺疾病病史、甲状腺疾病家族史等变量后,调查对象 5 年累计 Hp (10)剂量与甲状腺功能改变仍具有 统计学关联;但控制甲状腺疾病家族史后,调查对象 2019 年 Hp (10)剂量与甲状腺功能改变不再具有统计 学关联(P = 0.069)(表3)。
鉴于甲状腺对放射性射线高度敏感[ 10],国内外学 者对甲状腺癌发病率与辐射暴露间的关联性进行了 广 泛 研 究 [ 11- 13, 15- 17] 。Richardson[ 18] 对 1958 — 1998 年 59 687 名日本广岛和长崎原子弹爆炸幸存者(爆炸时 年龄 20 岁以上)调查发现,女性原子弹爆炸幸存者甲 状腺辐射剂量与甲状腺癌发病率呈正相关,而男性呈 负相关,表明成年女性原子弹爆炸幸存者暴露于电离 辐射与甲状腺发病率呈正相关。对 1971— 1989 年随 访的 2 992 166 名高薪聘用瑞典工作者队列调查表 明,女性暴露于高频电离辐射后甲状腺癌发病率显著 上升 [ 相对危险度(RR)= 1.85,95% CI:1.02~3.35][19];对 12 068 821 名 0~19 岁韩国年轻人进行队列研究 发现,暴露于诊断学低剂量电离辐射与甲状腺癌发病 率上升显著相关[20]。但亦有研究发现,电离辐射暴露 不会增加挪威护士[21]、韩国医学放射诊断工作者[22]、 美国放射技师[23] 及田湾核电站周围地区人群甲状腺 发病率风险[24]。
目前,有关电离辐射暴露与非恶性甲状腺疾病发生风险间的关联尚少见报道。Ron 等[ 10] 研究发现,电 离辐射会增加甲状腺肿和甲状腺结节发生风险,且甲 状腺良性结节和滤泡性甲状腺腺瘤发生率与电离辐 射呈显著剂量-效应关系。波美拉尼亚一项基于社区 人群的横断面调查结果显示,职业性电离辐射暴露与自身免疫学甲状腺疾病发生风险相关[25]。此外,亦有 乳腺癌患者接受辅助放射治疗后甲状腺功能减退症 发生风险上升的报道[26]。
本研究结果表明,心血管内科医务人员亚临床甲 状 腺 功 能 减 退 症 ( 血 清 TSH 水 平 升 高,但 fT3 和 fT4 水平无变化)发生风险高于高剂量电离辐射暴露 者,提示职业性低剂量电离辐射暴露可能导致甲状腺 功能变化,与石瑞芬等 [27]、谭秀洪等 [28] 调查结果一 致。对 1996—2017 年国内外正式发表文献进行meta 分析,发现长期低剂量电离辐射暴露可能对放射工作 人 员 甲 状 腺 功 能 造 成 不 良 影 响 [29];Cioffi 等[30] 对 120 例暴露于电离辐射的医务工作者检测表明,低剂 量电离辐射暴露可能对其 fT3、fT4、TSH 水平造成显 著影响;Luna-Sánchez 等[31] 对 46 例具有既往电离辐 射暴露史的三级医院医务工作者进行调查,发现 7.1% 的调查对象血清 TSH 上升,但 fT3、fT4 水平未见变化,且调查对象 TSH 水平升高与 Hp ( 10)剂量 (P = 0.021)、5 年 Hp (10)剂量显著相关(P = 0.007), 亦与本研究结果一致。
既往有研究报道,不同性别、年龄电离辐射暴露者甲状腺功能异常发病率差异有统计学意义[32]。本 研究采用精准 logistic 回归分析显示,心血管内科医 务人员甲状腺激素水平异常与年龄、性别、甲状腺疾 病家族史、既往甲状腺疾病病史、工作岗位、既往辐 射暴露史等人口学特征均无统计学关联;此外,甲状 腺功能异常与辐射工作年限无相关性,这可能是由于 细胞修复机制作用,随着暴露时间推移,与电离辐射 导致的甲状腺功能异常发生率逐渐降低有关[33]。由 于样本量较小,本研究未对环境因素等其他危险因素 进行分析;此外,未设置未暴露于电离辐射的对照组。
本研究结果表明,长期暴露于低剂量电离辐射可 能增加心血管内科医务人员亚临床甲状腺功能减退 症的发生风险。因此,应提高辐射暴露人员防护意 识、改善辐射防护条件,从而将电离辐射引发的健康 风险降到最低、切实保障广大医务人员健康水平。
徐汉丽,刘丹